Dorsalgia e a maioria das lombalgias irão melhorar com o seguinte tratamento:
– Para os primeiros dias no tratamento da dorsalgia (em geral são dois), repouso numa posição confortável (de costas com uma almofada debaixo dos joelhos ou de lado em S com uma almofada entre as pernas). Não fique em cada posição por muito tempo. A cada 2 a 3 horas, dê um passeio curto (cerca de 10 a 20 minutos) e depois descanse numa posição confortável de novo.
– Se necessário dirija-se ao seu médico para verificar a necessidade de tomar algum anti-inflamatório. Estes medicamentos geralmente funcionam melhor numa programação regular em vez de esperar até que a dor se agrave.
– Experimente usar uma compressa quente na zona ou uma ducha quente por 15 a 20 minutos a cada 2 ou 3 horas. Também pode tentar uma bolsa de gelo por 10 a 15 minutos a cada 2 a 3 horas. Não é certo se é o calor ou o gelo que irão ajudar, pode testá-los.
– Logo que possível, volte às suas atividades normais. Ficar na cama por mais de 1 ou 2 dias pode enfraquecer os seus músculos e piorar o problema.
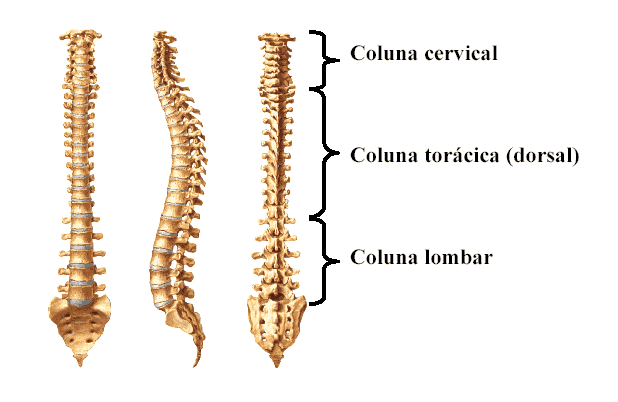
Dorsalgia, Lombalgia e Lombociatalgia
Dorsalgia é o mesmo que dor nas costas. Ou seja, é a dor sentida nas costas que pode ser proveniente dos músculos, ossos, nervos, articulações ou outras estruturas da coluna vertebral. Esta dor pode ser tanto constante como intermitente, bem como permanecer num lugar ou deslocar-se ou espalhar-se para/por outras regiões. A dor lombar (lombalgia) afeta a parte inferior das costas em qualquer lugar abaixo das costelas. A região lombar é uma zona da coluna vertebral (33 vértebras) constituída por cinco vértebras mais o sacro. Estabelece a conexão entre a parte superior e inferior do corpo, e suporta a maior parte do nosso peso. Devido a estas funções, é facilmente sujeito a lesão quando sujeito a movimentos mais bruscos, tais como: levantar, torção. A dor popularmente conhecida como “dor no ciático” é decorrente de uma compressão nervosa na região lombar (L3, L4, L5 e S1).
A dor lombar ou lombalgia refere-se ao sintoma no qual o paciente apresenta dor em região lombar, aguda ou crônica (mais de 3 meses) com a sua origem em alguma estrutura da coluna vertebral lombar.
A lombociatalgia é o sintoma clínico no qual o paciente apresenta dor lombar associada a irradiação para o(s) membro(s) inferior(es), no trajeto de uma raiz nervosa ou dermátomo. Está associado em geral a compressão de uma raiz nervosa. Deve ser diferenciada clinicamente da dor pseudo-ciática, na qual o paciente tem dor até a altura do joelho e esta não representa, em geral, compressão nervosa e sim, inflamação das articulação zigo-apofisárias da coluna.

Como se desenvolve ou se adquire dor lombar
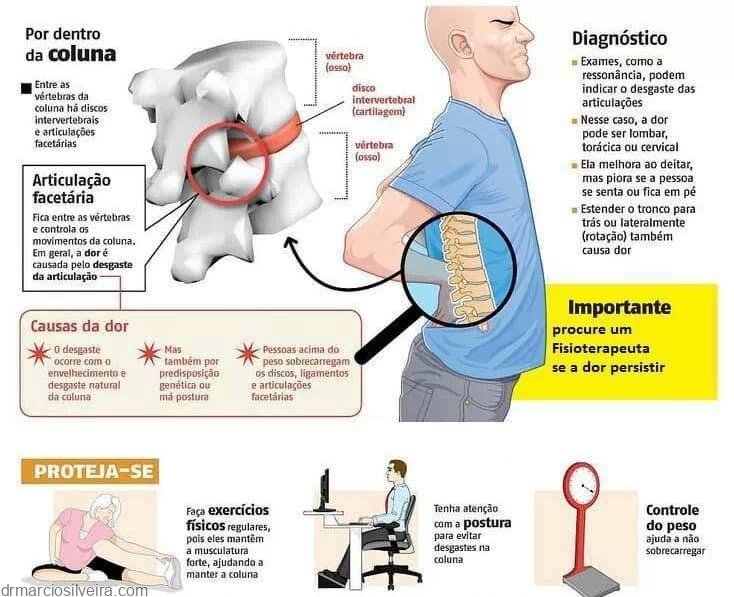
A dor lombar pode ter sua origem em qualquer estrutura que participa da formação ou do conteúdo da coluna vertebral. Ou seja, discos intervertebrais, articulaçãoes zigo-apofisárias, raízes nervosas, corpo vertebral, ligamentos e musculatura paravertebral.
Dessa forma, as causas de lombalgia são as mais diversas possíveis, sendo assim, pode ser consequente à doença degenerativa discal ou da coluna, hérnia de disco, fraturas vertebrais, doenças neoplásicas (tumores primários ou metástases), contraturas musculares entre outras.
A lombociatalgia tem suas causas semelhantes aos descritos para a dor lombar, porém associa-se a algum grau de compressão ou irritação inflamatória de uma ou mais raízes nervosas.
Diagnóstico
Existem alguns fatores de risco para a ocorrência de dores lombares (dorsalgia). Podemos citar fatores constitucionais, como aumento de peso, fraqueza dos músculos paravertebrais e abdominais e frouxidão ligamentar. Outros fatores são os ocupacionais, gerados por sobrecarga na região lombar ao erguer pesos excessivos ou permanecer muito tempo numa mesma posição. Os hábitos de vida diários, como fumo, alcoolismo e sedentarismo, também são fatores de risco.
O envelhecimento desempenha um papel na dorsalgia também. Os ossos e músculos tendem a perder força à medida que envelhecemos, o que aumenta o risco de lesões.
Lesões por esforço (mecânicos e “mau jeito”) são de longe a causa mais comum de lombalgia, e a dor provocada por tais traumas geralmente retrocede em duas ou seis semanas. No entanto, quando a lombalgia dura mais do que três meses, ou se ela se manifesta mais nas pernas do que nas costas, um diagnóstico mais específico deverá ser feito. Existem várias causas comuns de lombalgia e dores nas pernas: para adultos abaixo de 50 anos, estas incluem hérnia de disco e moléstia degenerativa de disco; em adultos com mais de 50 anos, causas comuns também incluem osteoartrite e estenose espinhal. Todavia, alguns pesquisadores acreditam que 90% destas dores nas costas decorrem de uma síndrome de tensão nervosa, e que são causadas por estresse emocional.
>>> O que é Cervicobraquialgia >>>
>>> O que é Fibromialgia >>>
>>> Como tratar a Escoliose >>>
A dor lombar é referida pelo paciente, assim como a lombociatalgia. Cabe ao médico, realizar exame clínico para avaliar as causas mais prováveis para o quadro em questão.
Em alguns casos é necessário a realização de exames complementares que analisem a coluna, tais como a radiografia, tomografia computadorizada e ressonância magnética. Em situações específicas, se faz necessário a solicitação de exames complementares mais específicos. Densitometria óssea, cintilografia óssea, mielografia ou mielotomografia, entre outros exames podem ser solicitados.
Normalmente, indivíduos entre 30 a 60 anos de idade são mais propensos a sentir dor nas costas devido a uma tensão muscular lombar ou por lesões no espaço discal como a hérnia de disco lombar ou degeneração dos discos lombares.
Dor Lombar: 5 Sintomas x Possíveis causas de lombalgia
Sintomas: Dor severa na parte baixa das costas que começa após uma atividade, movimento súbito ou levantamento de um objeto pesado.
Estes sintomas de lombalgia incluem qualquer combinação dos seguintes fatores:
- Dificuldade de movimentação que pode ser grave o suficiente para impossibilitar a pessoa de andar ou ficar de pé.
- Dor que também se move para a virilha, nádega ou parte superior da coxa, mas raramente passa para baixo do joelho.
- Dor que tende a ser aguda e constante.
- Espasmos musculares, que podem ser bem incômodos.
- Dor ao toque no local.
Causa possível: Estiramento muscular nas costas
Uma distensão dos músculos ou ligamentos das costas é uma das causas mais comuns de dor lombar aguda. Levantar um objeto pesado com as costas em torção ou fazer um movimento súbito, pode causar estiramento muscular ou de ligamentos.

Um evento na lombar, costuma trazer leve desconforto a lombalgia grave, incapacitante, dependendo do grau de estiramento (ou até ruptura), além de espasmos musculares na parte baixa das costas, resultado da lesão.
Sintoma: Dor lombar que viaja para a nádega, perna e pé (dor ciática)
A chamada dor ciática inclui qualquer combinação dos seguintes sintomas:
- Dor constante.
- A dor pode ser pior nas nádegas, pernas e no pé do que na parte inferior das costas.
- Tipicamente sentida em apenas um lado das nádegas ou pernas.
- Dor, que geralmente é pior após longos períodos de repouso ou sentado: alivia-se, um pouco, ao andar.
- Pode ser acompanhada por fraqueza, dormência ou dificuldade em mover a perna ou o pé.
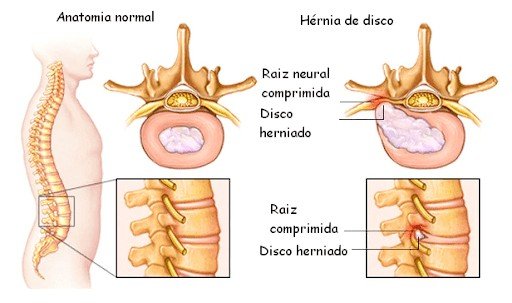
Causa provável: hérnia de disco lombar
A dor ciática ocorre quando uma raiz nervosa na coluna lombar é comprimida por uma hérnia de disco ou osteófitos devido artrose facetária, causando dor e dormência, que viaja ao longo do grande nervo ciático que percorre as nádegas, pernas e pés.
A dor ciática pode ser causada por uma ampla gama de condições sendo a mais comum a hérnia de disco lombar (também pode ser causada por doença de disco degenerativa, espondilolistese ístmica e outras condições).
Sintoma: Dor lombar crônica que piora em certas posições e movimentos.
Os sintomas podem incluir qualquer combinação dos seguintes fatores:
- Baixo nível de dor lombar, mas constante e pontuada por episódios de dor intensa e / ou espasmos musculares com duração de alguns dias e até meses.
- Dor crônica, que pode variar de apenas irritante à grave.
- Dor nas costas que piora ao sentar.
- Caminhar e até mesmo mesmo correr, pode fazer com que a pessoa se sinta melhor do que sentar / ficar de pé.
- Mudar de posição frequentemente alivia a dor.
Causa provável: Doença degenerativa do disco
A doença degenerativa do disco intervertebral lombar pode afetar pacientes jovens, ainda por volta de 20 anos. Quando os discos lombares, entre as vértebras, começam a se degenerar, o disco danificado pode causar inflamação e ligeira instabilidade na coluna lombar, provocando dor, espasmos musculares e, por vezes, dor ciática.
A doença degenerativa do disco (discopatia) é comum e muitas vezes tratada com sucesso.
Sintoma: Dor lombar profunda, que piora ao andar ou ficar em pé
Os sintomas podem incluir qualquer combinação dos seguintes fatores:
- Dor que se irradia para as nádegas e para trás das coxas (também chamada dor ciática ou dor radicular).
- Dor que piora ao virar-se para trás.
- Dor que melhora ao sentar-se, especialmente em uma posição reclinada.
- Sensação de cansaço nas pernas e possivelmente dormência ou formigamento nas pernas, especialmente após uma caminhada.
- Dificuldade de se tocar os dedos do pé.
Causa provável: Espondilolistese ístmica
A espondilolistese ístmica ocorre quando uma vértebra na coluna lombar desliza para frente no espaço discal abaixo dela. É mais comum no nível L5-S1 e pode causar dor lombar instável e dor irradiada devido à compressão da raiz do nervo.
A fratura ocorre comumente na infância, mas normalmente não gera muita dor até que a pessoa chegue a idade adulta jovem. Outra situação que pode ocorrer é uma doença infeciosa discal.
Sintoma: Dor lombar e/ou na nádega ou virilha
Os sintomas podem incluir qualquer combinação dos seguintes fatores:
- Dor frequentemente descrita como sofrida.
- A dor pode ser sentida nos quadris, virilha, coxas, bem como na coluna lombar.
- Lombalgia que piora quando sentando e pode melhorar ao ficar deitado ou ao reclinar-se.
- Mudar de posição frequentemente alivia a dor.
Causa provável: Disfunção da articulação sacroilíaca
A doença ou disfunção das articulações sacroilíacas (dor sacroilíaca) pode ocorrer se houver excesso de movimento, ou muito pouco movimento na articulação sacroilíaca (articulações que ligam o sacro, abaixo da coluna lombar, ao quadril em ambos os lados).
Um diagnóstico diferencial seria o impacto femôro-acetabular, que tem sintomas semelhantes.
Observação:
Os sintomas para cada tipo de condição variam com base em uma série de fatores, tais como a gravidade da patologia e anatomia do indivíduo, além da percepção de dor, fator individual.
Causa possível: Síndrome do Piriforme
A síndrome do piriforme é uma dor resultante de uma inflamação no nervo ciático quando ele passa pelo músculo piriforme. Não confunda dor ciática com a síndrome do piriforme, são condições diferentes e consequentemente, o tratamento também é diferente.
A Síndrome do Piriforme é caracterizada pela dor intensa na região do glúteo e quadril e tem esse nome justamente porque ocorre no músculo piriforme, localizado nos glúteos. O aumento da dor após iniciar atividade ou ficar em posição sentada por mais de 15 a 20 minutos. Pode também ocorrer dificuldade em andar e de dor com rotação interna da perna ipsilateral.
O piriforme é um músculo que se localiza na região do quadril, próximo da área profunda da nádega. É por causa dela que você consegue rotacionar a coxa externa. O nervo ciático, que sai da coluna lombar e inerva a região que vai até o dedão do pé, pode ser inflamado por uma contratura ou lesão do músculo piriforme. Normalmente, o nervo ciático fica abaixo deste músculo, mas em cerca de 10% dos casos, localiza-se entre o piriforme, aumentando, assim, as probabilidades de desenvolvimento desta síndrome, uma vez que está mais propenso a ser comprimido.

Em certas condições, o músculo causa uma pressão no nervo ciático e por causa disso o problema recebeu o nome de síndrome do piriforme.
A causa da dor pode ser variada, mas geralmente ela começa por causa de uma irritação direta ao nervo ciático. Se o músculo piriforme estiver mais tenso que o normal, ou apresentar espasmos, o nervo ciático poderá se inflamar.

Causas da síndrome do piriforme
Abaixo, vamos ver agora o que mais pode causar essa doença.
- O treino intenso, como ciclistas e triatletas – pode aumentar a tensão no músculo que pode realizar pressão no nervo ciático, e acaba causando a síndrome do piriforme.
- Ficar muito tempo sentado – ficar o tempo todo sentado no trabalho contribui muito para a síndrome do piriforme, sem contar que ficar na mesma posição muito tempo pode causar outros problemas, principalmente se ficar sentado com a postura errada.
- Exercícios excessivos para o glúteo – as mulheres querem o bumbum durinho, mas é importante conquistar o bumbum durinho aos poucos e não exagerar nos exercícios. A hipertrofia da musculatura pode resultar na compressão e pinçamento do nervo ciático.
- Variações anatômicas – as variação podem fazer com que o nervo ciático passe pelo ventre do músculo piriforme.
- Traumas na região – muitos motivos podem causar o trauma.
- Espasmo muscular local – pode ser uma irritação ou contratura do próprio musculo piriforme, ou mesmo de estruturas adjacentes locais, como o quadril ou articulação sacro-ilíaca.
- Sentar em cima da carteira – principalmente para homens. A pressão exercida por sentar na carteira em cima dos glúteos pode levar à uma compressão do músculo piriforme. Esta acaba sendo uma causa comum de dores nessa área, muitas vezes negligenciada.
Tratamento da síndrome do piriforme
O tratamento consiste em duas fases. Primeiro, reduzir a dor relaxando o músculo através do gelo ou calor, electroterapia, massagem e alongamento. Em seguida, quando a dor permite fortalecer o músculo para ajudar a prevenir a lesão recorrente.
Reduzir a dor
Caso a dor esteja aguda, a aplicação de gelo pode ajudar a reduzir o espasmo muscular.
Caso a dor esteja crônica, pode responder melhor à terapia de calor para relaxar o músculo. No entanto, o calor não deve ser aplicado em uma lesão aguda, inflamação ou recente laceração do músculo é suspeita, pois poderá aumentar o inchaço e inflamação.
Para condições de início gradual ou mais crônicas, o calor na forma de um banho quente ou garrafa de água quente aplicada por aproximadamente 20 minutos três vezes ao dia pode ajudar a liberar o espasmo muscular e incentivar o fluxo sanguíneo através do músculo. Aplicar calor antes de realizar exercícios, particularmente exercícios de alongamento pode ajudar a aumentar a eficácia dos exercícios.
Um médico pode prescrever medicação anti-inflamatória para reduzir a dor e a inflamação. Um fisioterapeuta pode usar massagem esportiva ou eletroterapia, como ultra-som, para relaxar o músculo. A massagem nesta fase também pode ser benéfica na liberação de espasmos musculares no piriforme.
Descanse de qualquer atividade que piore os sintomas. É provável que isto inclua corridas e outras atividades que suportem peso.
Melhorar a flexibilidade
Exercícios suaves de alongamento piriforme devem ser feitos, mas apenas se a dor o permitir, pois isso também deve reduzir a pressão sobre o nervo que causa a dor.
Os alongamentos devem ser mantidos durante cerca de 20 segundos e feitos em conjuntos de 2 a 3, repetidos pelo menos três vezes por dia. O objetivo é alongar e relaxar o músculo piriforme de modo que, por sua vez, ele irá reduzir a pressão sobre o nervo ciático e aliviar os sintomas.
O tratamento e a reabilitação da síndrome do piriforme concentram-se na libertação da tensão muscular e na correcção de quaisquer desequilíbrios musculares ou causas biomecânicas que possam estar a contribuir para a condição.
Alongamento dos músculos do quadril >
As opções de tratamento clínico incluem:
- Injeções de toxina botulínica (Botox) que podem reduzir espasmos musculares e aliviar a dor.
- Prescrição de medicamentos para a dor ou relaxantes musculares.
- Corticosteroides ou injeções anestésicas.
- Acupuntura, manipulação quiroprática e infiltrações de ponto de gatilho.
- Fisioterapia para recuperar o uso do piriforme, e para prevenir a fraqueza muscular relacionado ao desuso e disfunção nos músculos adjacentes.
- Como último recurso, a cirurgia é uma opção. Uma opção é cortar o tendão piriforme onde ele se prende ao quadril. A outra é cortar no piriforme para aliviar a pressão sobre o nervo ciático.
Vou precisar de cirurgia?
É muito raro a necessidade de um tratamento cirúrgico. Geralmente, pode se tentar a descompressão do nervo ciático apenas com a falha do tratamento conservador. Em estudos médicos, mais de 95% dos casos são tratados clinicamente, com medidas conservadores. A associação de atividade física, tratamento farmacológico e não farmacológico é geralmente o suficiente para o alívio das dores.
Embora uma opção de último recurso, a remoção de uma porção do músculo piriforme ou seu tendão tem sido relatado para fornecer alívio em casos refratários.
Conheça sobre as dores no quadril do atleta >
Prognóstico da dorsalgia
Estima-se que entre 65% e 80% da população mundial desenvolvam a dorsalgia em alguma fase das suas vidas. Porém, a dorsalgia não costuma ser incapacitante, e mais da metade dos que padecem dela costumam recuperar-se em até uma semana.
A lombalgia pode ser aguda, com duração até três meses, onde cerca de 90% dos doentes recuperam-se espontaneamente. Entretanto, mais da metade dos doentes podem ter recorrência e mais de um terço pode apresentar cronificação da dor. Entre os fatores que podem contribuir para a cronicidade estão: falta de correção dos fatores desencadeantes, fatores posturais, fatores psicossociais, benefícios ou perdas secundárias, imobilismo, doenças associadas (alterações psiquiátricas, uso de drogas, depressão, ansiedade), fatores mecânicos e degenerativos e lesões do sistema nervoso periférico ou central.
Tratamentos para a dorsalgia
Existe uma grande variedade de tratamentos para dores nas costas, que incluem aplicações de bolsas térmicas geladas ou de água quente nas regiões doloridas, medicações, injeções, exercícios físicos, etc. Somente uma minoria (estimados entre 1% e 10% dos casos) necessita de cirurgia.
>>> Fisioterapia para lombalgia >>>
>>> Infiltrações e bloqueios na coluna >>>
>>> Tratamentos para Hérnia de Disco >>>
Para o tratamento ter um bom resultado, é importante que o diagnóstico preciso seja feito. A partir disto, o primeiro passo é o controle da dor, que pode ser feito inicialmente através de medicações anti-inflamatórias, miorrelaxantes e analgésicas. O repouso pode durar de dois a, no máximo, sete dias. O repouso prolongado leva a atrofia muscular, dificultando a reabilitação e aumentando a incapacidade do indivíduo. Nos casos de dores crônicas, pode-se usar também medicações psicotrópicas e antidepressivos, por suas propriedades analgésicas e miorrelaxantes, reguladoras do sono e do humor. Analgésicos opióides fracos ou potentes podem ser necessários.
O tratamento de for lombar ou o tratamento de lombociatalgia dependem do fator causal da dor do paciente. Sendo assim, nos casos de hérnia de disco pode ser necessário apenas tratamento clínico e em alguns casos cirurgia. As fraturas vertebrais podem requerer intervenção cirúrgica. As doenças neoplásicas, além da cirurgia, podem necessitar de tratamento complementar com radioterapia ou quimioterapia. Tudo depende do tipo histológico do tumor.
Tratamentos invasivos são exceção, mas existem, desde os minimamente invasivos, como bloqueios por infiltração, as cirurgias abertas, de acordo com a gravidade do caso, saiba mais aqui >
Tratamento especializado e individualizado em Brasília / DF.
Recomendações
Boa parte dos problemas de dor nas costas (dorsalgia) pode ser resolvida por atitudes simples, como dormir em colchão duro ou sentar-se, preferencialmente em cadeiras de encosto reto. Pesos só devem ser erguidos a partir de uma postura agachada, mantendo-se as costas retas. Da mesma forma, pessoas que passam longo tempo sentadas (como motoristas e trabalhadores administrativos) devem mudar de posição ou erguer-se de vez em quando para descontrair e exercitar os músculos, pois nessa posição que a região lombar sofre com mais carga. Além disso, caminhar com as costas retas e mantendo o peito ligeiramente elevado, contribui para uma melhoria da postura física e da própria aparência pessoal.
Fazer atividades físicas regulares é importante, para manter o vigor físico, força e alongamento muscular e reduzir o peso corporal.
Caminhar é talvez o mais simples e o melhor exercício para a região lombar. Comece com caminhadas fáceis de 5 a 10 minutos por dia e gradualmente aumente o seu tempo. Caminhar na água até a cintura ou o peito é também um bom exercício.
>>> Exercícios para a coluna >>>
>>> Reeducação postural global >>>
>>> Fortalecimento do eixo axial >>>
Um médico ou um fisioterapeuta pode recomendar exercícios mais específicos para o ajudar a fortalecer os músculos das costas e abdominais.
Como pode prevenir para não voltar a ter as dores lombares?
Nos casos de dor lombar causados por doenças degenerativas, que são os mais comuns, se faz obrigatório a prática de atividades físicas de rotina. Inclua o fortalecimento, principalmente, da musculatura abdominal e lombar.
Nos casos de fraturas, a prevenção deve ser o combate à osteoporose para prevenir fraturas osteoporóticas e o trauma da coluna que pode acometer tanto pacientes saudáveis, quanto pacientes idosos ou portadores de osteoporose.
Após ter dor lombar (dorsalgia) pela primeira vez, é provável voltar a ter. Para ajudar a manter a sua lombar saudável e evitar mais dor:
– Tenha uma boa postura quando estiver sentado, em pé e a caminhar.
– Faça exercício regular e de baixo impacto. Caminhar, nadar ou andar de bicicleta estacionária. Alongue antes e depois de fazer exercício.
– Calce uns sapatos de saltos baixos com um bom suporte.
– Vigie o seu peso. Estando pesado, especialmente em torno de sua cintura, coloca stress extra na sua lombar.
– Não tente levantar coisas que são demasiado pesadas. Quando o tiver de fazer, dobre os joelhos e mantenha as costas direitas, mantenha o objecto que vai levantar junto ao seu umbigo, e evite levantar e torcer ao mesmo.
>>> Dor nas costas durante a gravidez >>>
>>> Saiba mais sobre síndrome do Piriforme >>>
>>> Edema do ligamento interespinhoso >>>
Se estiver sentado ou de pé por longos períodos de tempo no trabalho:
– Preste atenção à sua postura. Sente-se ou esteja em pé direito, com os ombros para trás.
– Certifique-se de sua cadeira tem um bom suporte nas costas.
– Faça pausas regulares para passear.
Perguntas frequentes
O lumbago é a dor que aparece na região lombar, em consequência de uma anomalia ao nível das vértebras, dos ligamentos, dos discos intervertebrais ou dos músculos. Quando essa dor se estende ao músculo da perna – geralmente pela parte posterior -, aparece a chamada “dor ciática”.
Simples mudanças posturais, como manter a coluna sempre ereta e evitar inclinar e torcer o tronco nas atividades do dia a dia e prática regular de atividades físicas podem ajudar a prevenir boa parte das dores na coluna.
- Pontadas;
- Sensação de queimação na coluna;
- Dificuldade para movimentar.
[jetpack-related-posts]



A minha dor não passa
Octacílio, tem de investigar para ter um diagnóstico preciso e poder avaliar o melhor tratamento.